Esta publicação também está disponível em:




A Literatura Médica é sólida em estabelecer benefícios cardiovasculares da prática regular de atividade física. Isso é tão verdade que nas Diretrizes da SBC, da ESC, da AHA de hipertensão, dislipidemia e prevenção primária há um espaço para debate sobre os benefícios dos exercícios físico1,2,3. SBC, ESC e AHA recomendam 150 minutos de atividade física moderada , no mínimo, por semana. Alguns atletas profissionais chegam a realizar mais que 20h de atividade física intensa, superando por vezes 15 METs durante esses treinos. Essa taxa de exercício significa expor o coração a 5-6 vezes o débito cardíaco em repouso. Dessa forma, por vezes, o coração do atleta se adapta de formas elétricas, estruturais e funcionais.
“Coração de atleta é pra quem pode”
Sabemos que a entidade “coração de atleta” vai ser derivada de um produto de duas variáveis
1) exposição a treinamento
Apenas quem se expõe ao treinamento vai ter a possibilidade de alterações sugestivas de coração atleta . Isso inclusive é interessante, uma vez que destreinar o atleta pode ser uma estratégia pertinente para diagnóstico diferencial entre “coração de atleta” e alguma doença que por ventura mimetize a condição
2) carga genética e tipo de esporte para a adaptação
Atletas de endurance parecem ter maior prevalência de alterações adaptativas. Por outro lado mulheres tendem a ter alterações menos pronunciadas que homens. Isso significa que a genética, o sexo, o tipo de esporte (e a forma pela qual é praticado) são importante.
Quais alterações podemos ver no sistema cardiovascular do atleta?
Do ponto de vista eletrocardiográfico
- Situações que demonstrem aumento do tônus vagal de maneira fisiológica: bradicardia sinusal, arritmia sinusal, Bloqueio atrioventricular do primeiro grau
- Situações que mostrem aumento da massa ventricular esquerda: critérios de voltagem para sobrecarga ventricular esquerda
- Distúrbio de condução pelo ramo direito
- Inversão de onda T de v1-v4 em atletas negros
Do ponto de vista estrutural
- aumento da massa ventricular esquerda em 10-25%
- Aumento das cavidades ventriculares em até 15%
- Dilatação biatrial
Do ponto de vista funcional
- Aumento do enchimento diastólico
- Aumento do volume ejetado em cada sístole
Alterações periféricas
- Aumento de musculatura esquelética
- Melhor capacidade oxidativa
- Maior vo2 pico
- Maior atividade mitocondrial
Na Avaliação Pré-Participação, o clínico/ cardiologista / médico do esporte assistente por vezes deve estar ciente dessas alterações, inclusive, porque aqui existe a possibilidade de diagnóstico diferencial com cardiomiopatias. Dois principais tipos de erros podem ocorrer:
- Liberar um atleta com cardiopatia que teve seu diagnóstico mascarado por ter sido considerado “coração de atleta”
- Afastar um atleta saudável, com alterações secundárias apenas ao fato de sua exposição ao treinamento, fazendo com que por vezes ele perca uma atividade laboral, com ganho financeiro, ou pelo menos de lazer e saúde.
Por isso, o médico que trabalha com a avaliação pré-participação deve estar ciente de possíveis diagnósticos diferencias do coração de atleta4.
- Cardiopatia dilatada.
Tanto atletas quanto pacientes portadores de cardiopatia dilatada podem ter o ventrículo esquerdo dilatado.
- Displasia arritmogênica do ventrículo direito
Tanto atletas quando portadores da cardiomiopatia arritmogênica podem, por exemplo, demonstrar inversão da onda T em V1-V4 no eletrocardiograma. Além disso, descrições da literatura mostram perda de função do ventrículo direito de forma aguda após eventos de endurance, algo que também pode ser visto na cardiomiopatia arritmogênica
- Miocardio não compactado
Existe a possibilidade de hipertrabeculação do coração do atleta
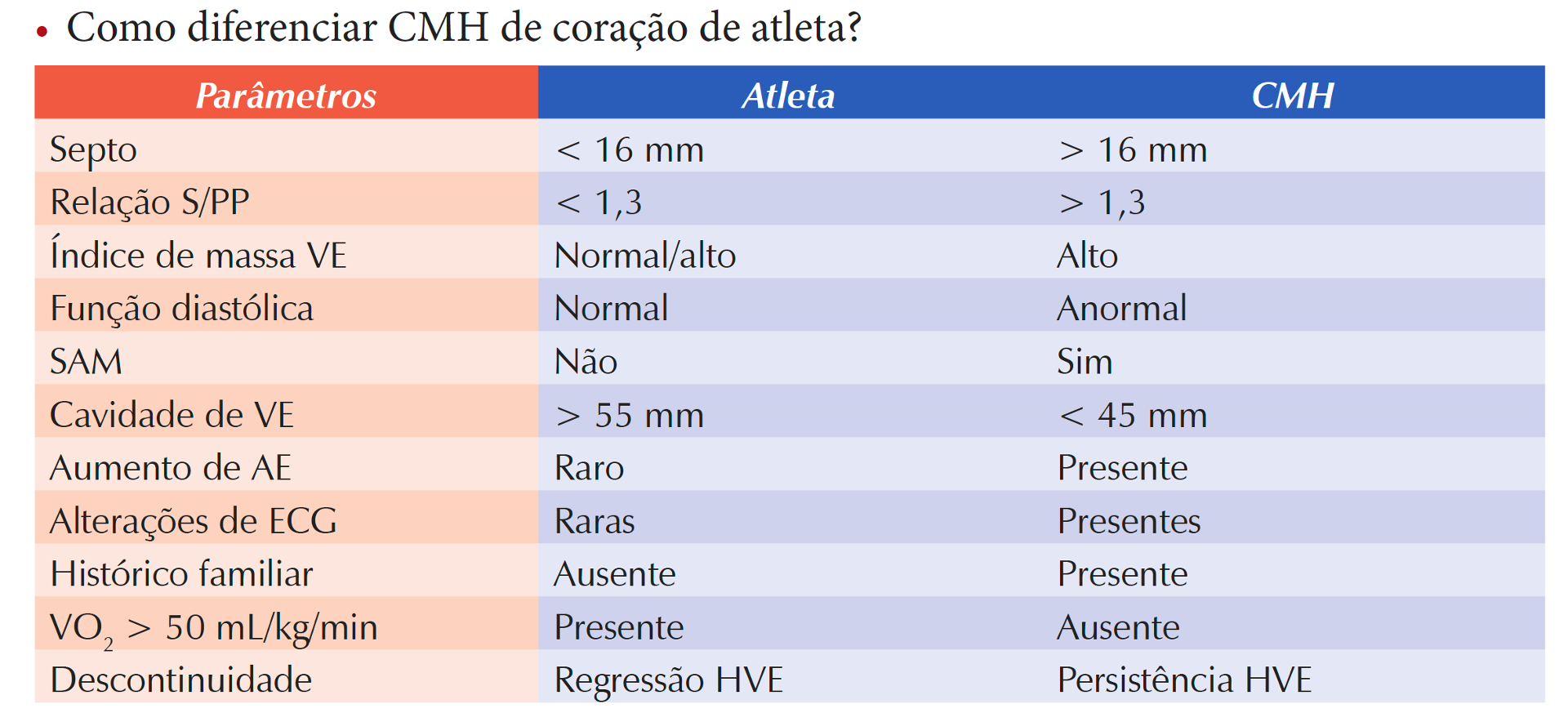
- Miocardiopatia hipertrófica.
O eletrocardiograma do atleta pode demonstrar sinais de sobrecarga ventricular esquerda. Da mesma forma, por vezes, septos de 13-16mm deixam dúvida se são secundários ao treinamento ou à doença .
Como proceder quando estamos em dúvida ?
- Destreinamento.
Visto a possibilidade de doença, o afastamento das atividades por aproximadamente 12 semanas pode entrar no contexto de destreinamento. Nesse caso, há a possibilidade de remissão dos achados , caso sejam secundários ao treinamento. Se os achados reduziram ou entraram em remissão, fala-se a favor de coração de atleta. Caso não, ainda as duas possibilidades são presentes.
- Avaliar a capacidade funcional do atleta.
A entrevista clínica pode nos trazer suspeitas. Mas é ideal que seja feito um teste ergométrico ou ergoespirométrico, se possível , mimetizando o exporte que o atleta pratica. Um detalhe relevante é que espera-se que atletas estejam com boa capacidade funcional. Chamaria a atenção valores na média ou abaixo do esperado para a idade e sexo. Se o atleta tiver testes ergométricos ou ergoespirométricos prévios a comparação é bem vinda
- Ressonância nuclear magnética do coração
Nesses casos, a ressonância pode achar critérios diagnósticos para as doenças supracitadas.
Resumão de dicas para diferenciar coração de atleta de cardiomiopatia hipertrófica:

Poderia ser o exercício físico um indutor de cardiopatias ?
Esse é um tema de intenso estudo . Atletas de endurance de meia idade parecem ter 5 vezes mais risco de fibrilação atrial que a população em geral5.
Alguns autores consideram a possibilidade de conceituar o coração de atleta como um coração potencialmente arrítmico. Não em um sentido alarmista, mas em um sentido de tornar sua avaliação mais fina e para boas decisões clínicas a partir disso. Heidbuchel em trabalho de 2018 trouxe o tema para debate, com uma boa comparação “da mesma forma que o tênis pode gerar o cotovelo de tenista, o coração do atleta é proarrítmico” ,e complementa que em nenhuma das situações se deve contra-indicar o esporte, mas trazê-lo para uma avaliação mais adequada6
Referências
- Ghorayeb N, Stein R, Daher DJ, Silveira AD, Ritt LEF, Santos DFP et al. Atualização da Diretriz em Cardiologia do Esporte e do Exercício da Sociedade Brasileira de Cardiologia e da Sociedade Brasileira de Medicina do Esporte – 2019. Arq Bras Cardiol. 2019; 112(3): 326-368.
- Visseren FLJ, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice: Developed by the Task Force for cardiovascular disease prevention in clinical practice with representatives of the European Society of Cardiology and 12 medical societies With the special contribution of the European Association of Preventive Cardiology (EAPC). European Heart Journal, ehab484, https://doi.org/10.1093/eurheartj/ehab484 Published: 30 August 2021.
- Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, Himmelfarb CD, Khera A, Lloyd-Jones D, McEvoy JW, Michos ED, Miedema MD, Muñoz D, Smith SC Jr, Virani SS, Williams KA Sr, Yeboah J, Ziaeian B. 2019 ACC/AHA guideline on the primary prevention of cardiovascular disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019; 140: e596–e646. DOI: 10.1161/CIR.0000000000000678
- Sanjay Sharma, Ahmed Merghani, Lluis Mont, Exercise and the heart: the good, the bad, and the ugly, Eur Heart J 2015; 36: 1445–1453.
- Abdulla J, Nielsen JR. Is the risk of atrial fibrillation higher in athletes than in the general population? A systematic review and meta-analysis. Europace. 2009; 11: 1156-9.
- Heidbuchel H. The athlete’s heart is a proarrhythmic heart, and what that means for clinical decision making. 2018; 20: 1401-1411.