Esta publicação também está disponível em:
 Português
Português  Español
Español
El trombo de VE es una complicación temida de la IC y está tradicionalmente asociado a la IAM reciente. Aunque la terapia anticoagulante está bien establecida en presencia de FA, una duda común en el tratamiento de la IC involucra el manejo de pacientes con trombo de VE en ritmo sinusal. Como ya habíamos discutido antes, la evidencia de beneficio de la anticoagulación plena en este escenario es limitada, pues la mayoría de los estudios antecede al avance de terapias trombolíticas y percutáneas, DOACs y DAPT y escores de riesgo para AVC cardioembólico.
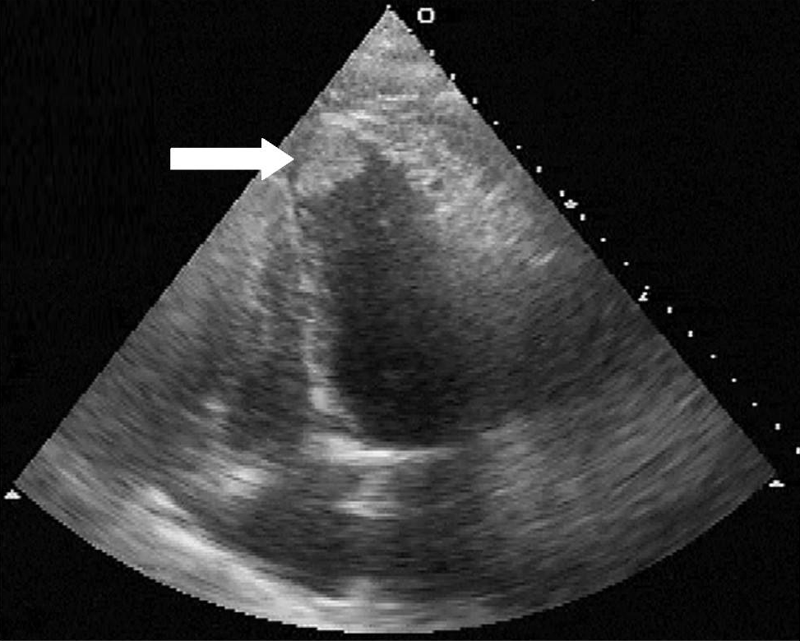
Recientemente, investigadores del Brigham and Women’s Hospital publicaron en el JACC un levantamiento retrospectivo describiendo su experiencia en el manejo de trombo de VE entre los años 2008 y 2015. En ese estudio se rastrearon más de 140 mil ecocardiogramas, de los cuales 128 tenían evidencia de trombo de VE – una incidencia relativamente baja si consideramos 7 años de seguimiento en un gran hospital de referencia terciaria. Los autores sugieren que esta baja incidencia puede explicar, al menos en parte, porque las estrategias de anticoagulación profiláctica en la IC no han sido beneficiosas en estudios como WASH, HELAS, WATCH, WARCEF y recientemente el COMMANDER-HF.
La etiología más común de trombo de VE fue IC, identificada en más de 2/3 de los casos, seguida por IAM. En los pacientes con IC, la gran mayoría (86%) tenía ICFER pero menos del 10% recibía concomitantemente el triple bloqueo neuro-hormonal con iECA / BRA, betabloqueante y antagonista mineralocorticoide. En el caso de los infartados, supra de ST por oclusión de la DA fue identificado en más del 70% de los casos (Obs .: Fueron considerados trombos secundarios al IAM solamente aquellos observados en un intervalo de 3 meses después del evento agudo).
La mortalidad intrahospitalaria fue de aproximadamente el 8%. Otros 8% no pudieron ser anticoagulados debido a alguna contraindicación médica. Entre los 108 pacientes que fueron efectivamente anticoagulados a largo plazo, la warfarina fue el anticoagulante de elección en casi el 90% de los casos, y sólo el 3,7% recibieron algún DOAC (en general apixaban). Es importante resaltar que el uso de DOACs no era una práctica común al comienzo del estudio.
El seguimiento mediano fue de 44 meses. Los infartados recibieron alta con terapia antitrombótica doble (43%) o triple (54%). El 13% de los pacientes con trombo de VE murieron en 1 año, ninguno por sangrado. Aproximadamente el 2% de los pacientes tuvieron AVC cardioembólico y 3% algún episodio de sangrado no fatal. Los datos sobre la duración de la terapia sólo estaban disponibles en 67 pacientes. De estos, el 60% siguió el tratamiento indefinidamente, mientras que el resto recibió anticoagulación oral por períodos que oscilaron entre 1 y 70 meses.
Opinión: Como ya se ha mencionado, la literatura es escasa y desactualizada y, por desgracia, no hay una recomendación clara. Buena parte de las estrategias sugeridas a continuación son off-label, basadas en las rutinas que vengo observando en el Brigham, en la opinión de expertos y en la (óptima) revisión del uptodate.
Los pacientes con trombo reciente de VI tienen un riesgo aumentado de acontecimientos embólicos e idealmente deben ser anticoagulados, especialmente en el IAM antero-apical y con FEVI inferior al 30%.
La presencia de contraste espontáneo o aneurisma sin trombo y en ritmo sinusal no son indicaciones aceptadas para anticoagulación en pacientes con IC
El riesgo-beneficio de la anticoagulación debe ser individualizado, pues muchos pacientes terminarán recibiendo terapia antitrombótica triple (en el estudio del Brigham, el 8% de los pacientes no pudieron ser anticoagulados por contraindicación médica y el 54% de los infartados recibieron terapia antitrombótica triple).
Se recomienda un puente con heparina parenteral (TTPa de 2-3x) hasta que se alcanza la anticoagulación efectiva. La mayoría de los centros todavía usan warfarina con INR objetivo 2 a 3, pero este escenario está cambiando con la difusión de los DOACs.
La duración media de la anticoagulación es de 3 meses. Este período puede ser reducido o extendido de acuerdo con remodelación reversa (recuperación de la función cardíaca) y resolución versus permanencia de trombo residual. La extensión de la terapia más allá de 3 meses en presencia de trombo organizado y adherido, independiente de anticoagulación previa, es una práctica controvertida (en el estudio del Brigham, la mediana de tiempo de anticoagulación fue de 6 meses, variando entre 1 y 70).
Las directrices de AVC de la AHA / ASA de 2014 recomiendan que pacientes con AIT / AVC isquémico cardioembólico deban recibir anticoagulación oral por lo menos 3 meses.
Para pacientes con AVCs extensos y transformación hemorrágica sintomática o hipertensión mal controlada, la anticoagulación oral debe ser suspendida por 1 a 2 semanas.
Después de los 3 meses, en ausencia de indicación de anticoagulación oral (es decir, FA, prótesis mecánica o trombo residual de aspecto emboligénico), la prevención secundaria de AVCi con un único antiagregante debe continuarse.
http://www.onlinejacc.org/content/early/2019/02/15/j.jacc.2019.01.031