Esta publicação também está disponível em:
 Português
Português  Español
Español
Este es un concepto que muchos estudiantes de medicina desarrollan en la facultad: Para que un paciente sea diagnosticado con edema agudo de pulmón, es necesario que esté estertorando hasta el ápice bilateralmente. Sólo hay un problema: No es así que funciona en la vida real. ¿Por qué? Para eso tenemos que entender de dónde surge el sonido de los estertores. En la fisiología normal, los alvéolos son ocupados sólo por aire y no por líquido. Ver figura de nuestro libro Cardiología Cardiopapers.
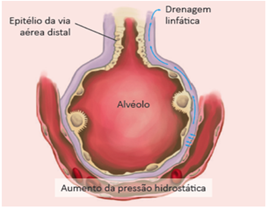
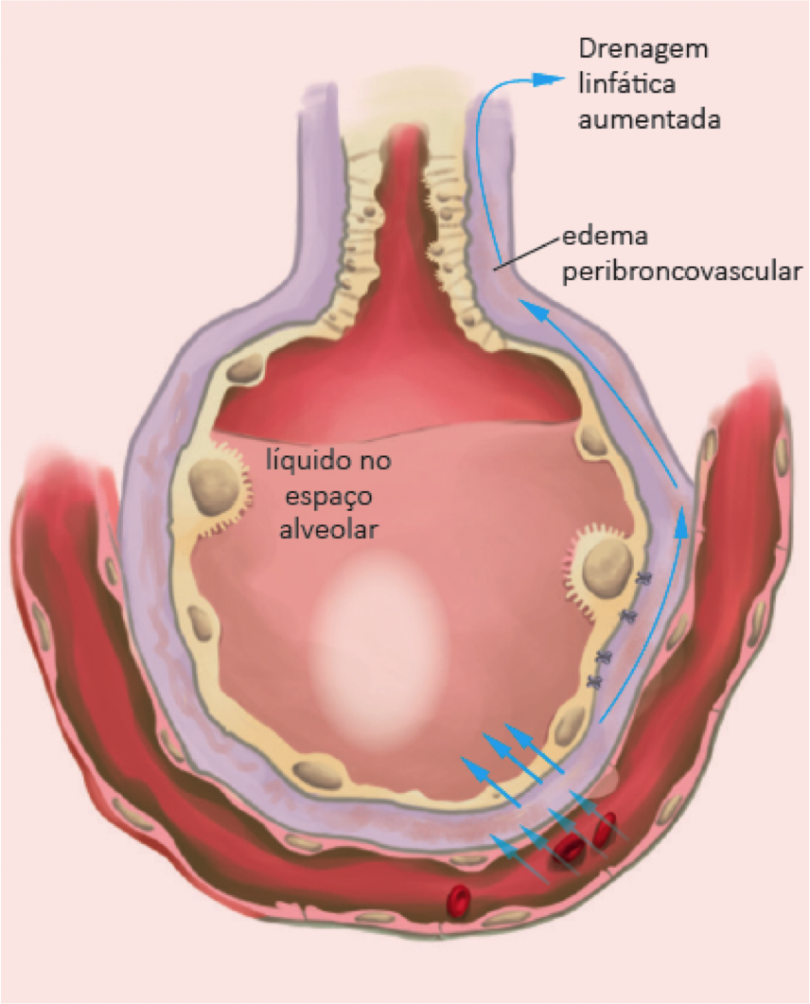
En la medida en que ocurre aumento de las presiones de llenado en el corazón izquierdo, ocurre elevación de la presión hidrostática en los capilares lo que causa extravasación de líquido hacia el interior de los alvéolos. Es lo que va a generar el sonido de los estertores finos o estertores crepitantes en la auscultación pulmonar.
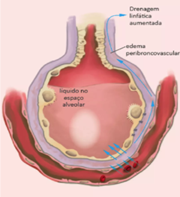
El edema agudo de pulmón es una situación aguda en la que hay franca descompensación cardiopulmonar llevando ambos pulmones a estar repletos de líquido, lo que puede causar incluso muerte por hipoxia. Cuando esto ocurre en un paciente en el que el corazón era previamente normal (digamos, un paciente que era sano y repentinamente hace un infarto con supra de ST anterior extenso), es común auscultar estertores finos hasta el ápice bilateralmente. Ya cuando el paciente tiene insuficiencia cardíaca crónica, el proceso cambia un poco. En estos pacientes, el sistema linfático pasa a adaptarse a la congestión permanente, reduciendo así la cantidad de líquido que extravasa para los alvéolos. De esta forma, incluso el paciente estando nítidamente descompensado, lo común es auscultar estertores finos muchas veces limitados sólo a las bases, o incluso prácticamente no se auscultan!
Resumiendo:
En pacientes con IC crónica, signos de congestión pierden bastante precisión en el diagnóstico de descompensación. Mejor enfocarse en otros signos como la presencia del tercer ruido y/o en síntomas como ortopnea.
TIPS: Signos más específicos para el diagnóstico de IC
1. Presión venosa yugular aumentada (vista en el examen físico a través de la turgencia yugular)
2. Reflujo hepatoyugular
3. Tercer Ruido
4. Ictus cordis desviado hacia la izquierda