Esta publicação também está disponível em:


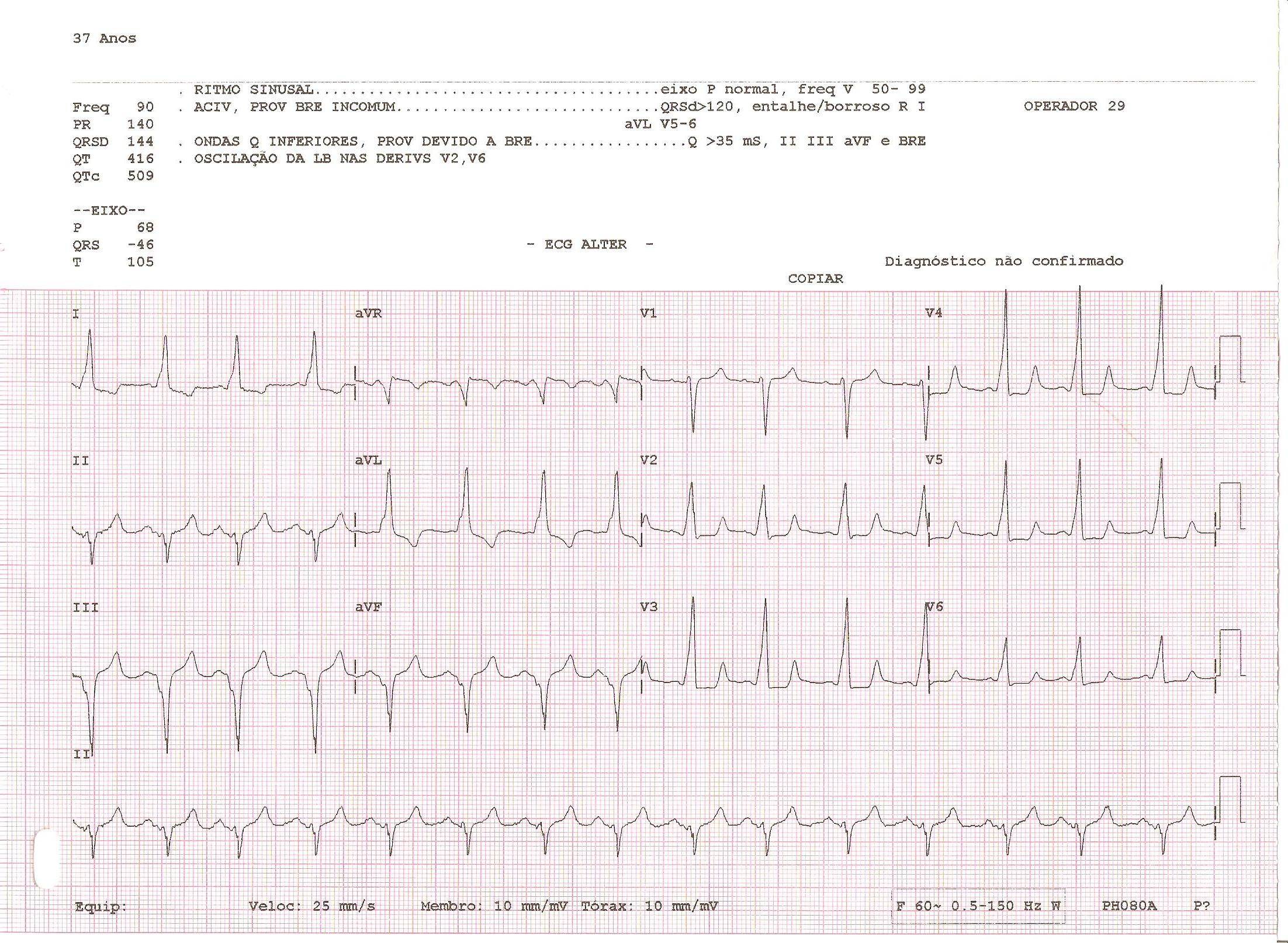
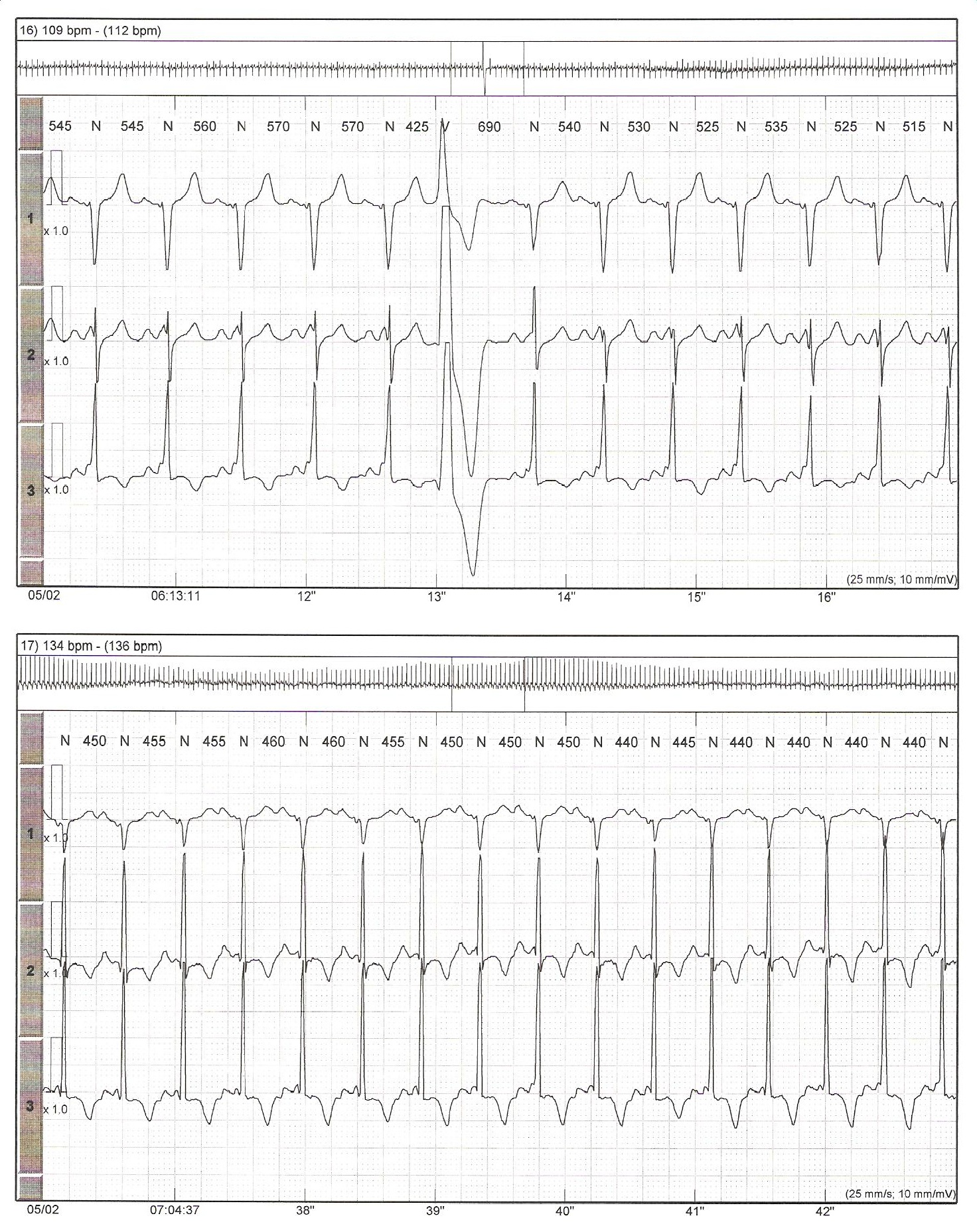
Paciente do sexo feminino de 37 anos, com antecedente de palpitações taquicárdicas. Solicitado ECG e holter, mostrados abaixo. O que acontece durante essa taquiarritmia?
CLIQUE NO LINK ABAIXO PARA DISCUSSÃO
A paciente acima apresenta pré-excitação ventricular. Pela localização da onda delta, trata-se provavelmente de uma via acessória de localização póstero-septal (VD).
E o que ocorre no traçado do holter apresentado? No primeiro traçado, vemos ritmo sinusal e extrassístole ventricular isolada. No segundo traçado, podemos observar uma taquicardia com FC 136bpm, com onda P visível e com morfologia semelhante à vista no ritmo sinusal. Trata-se portanto de uma taquicardia sinusal. Mas o interessante é que, durante essa taquicardia, a morfologia e duração do QRS muda, ficando mais estreito (desaparece a onda delta). Podemos considerar, assim, uma pré-excitação intermitente.
Para estratificação de risco da síndrome de Wolff-Parkinson-White podemos solicitar teste ergométrico, holter ou estudo eletrofisiológico. Considera-se baixo risco de morte súbita se pré-excitação intermitente, se no estudo eletrofisiológico não houver indução de TAV, ou se, em presença de FA, o período refratário anterógrado da via acessória for maior que 250ms (corresponde à menor duração do RR pré-excitado durante FA).
Valores menores que 250ms aumentam o risco dessa arritmia degenerar em fibrilação ventricular. O risco de morte súbita é maior também naqueles que tem história prévia de taquicardia sintomática, se houver múltiplas vias acessórias e se diagnóstico de anomalia de Ebstein.
Referência: Up To Date 18.3















Concordo quanto ao diagnóstico de taquicardia sinusal + pré excitação ventricular, porém, o que observamos é aumento do grau de fusão entre a condução pela via anômala e pela junção AV, o que dá uma falsa impressão de baixo risco para o paciente em questão. Avaliar estratitificação de risco de WPW pelo teste de esforço em vias septais é sempre um fator limitante, visto que o tronco do feixe de His se encontra na mesma região dificultando a separação entre fusão e condução exclusiva por uma única via.