Esta publicação também está disponível em:
 Português
Português  Español
Español
Hoy finalmente fueron presentados los resultados del estudio ISCHEMIA, el mayor estudio clínico sobre coronariopatía crónica de la historia. Antes de que hablemos de los resultados, haremos una breve revisión del contexto en que el estudio fue desarrollado.
Historia
Varios estudios ya valoraron la pregunta si revascularización miocárdica (percutánea o quirúrgica) disminuiría el riesgo de muerte o infarto en pacientes con EAC crónica. Los principales fueron el COURAGE, BARI2D y el estudio FAME 2. En todos los casos, los resultados dieron negativos mostrando que no hay reducción de eventos con el procedimiento de revascularización. Sin embargo había 2 grandes preguntas:
- Sub-análisis de algunos de estos estudios sugerían que en el subgrupo de pacientes con exámenes no invasivos muy alterados, podría tener beneficio con la revascularización.
- En estos estudios todos los pacientes eran incluidos apenas luego de conocer su anatomía por cateterismo. Entonces muchas personas decían que eso puede hacer que los pacientes con anatomía más grave no fueran incluidos en los estudios, reduciendo así el poder del estudio en mostrar ventajas con la revascularización. Ejemplo: Tengo un paciente con EAC crónica y con angina CCS 2. Si él presenta lesión > 80% en el cateterismo ya podría ser considerado para entrar en el COURAGE, por ejemplo. Pero cuando observo en el cateterismo una lesión en DA proximal. El médico tratante puede entonces llegar y decir:
- Mi amigo, ese paciente aquí no tiene discusión si va a ser aleatorizado. Voy ya a colocar un stent en esa lesión proximal de la DA y listo.
- Pero en ese momento tú dices:
- Eduardo, ¿y los trabajos clásicos que compararon cirugía vs tratamiento clínico tipo el CASS? ¿Ellos ya demostraron que la intervención es mejor que el tratamiento clínico en estos casos con anatomía más compleja?
Hasta demostraron. Pero el problema es que la verdad lo que fue valorado en aquella época fue cirugía vs placebo, prácticamente. Las intervenciones que demostraron reducir mortalidad en la EAC crónica (AAS, IECA, estatinas. BB en algunos casos) o fueron subutilizadas en estos estudios o no existían aún como tratamiento. ¡El CASS fue de la década de 70, y estatina y IECA surgieron en la década de 80!
Pensando en eso, un grupo de autores con amplia experiencia en EAC crónica se juntaron para estructurar el mayor estudio de coronariopatía de la historia, el ISCHEMIA.
¿Cuál es la importancia de este estudio cuando es comparado con los demás? Él incluyó apenas pacientes con isquemia moderada/importante en exámenes no invasivos y dividió los pacientes en dos grupos: uno fue el tratamiento tradicional por guías actuales. O sea, presentó un resultado positivo con riesgo aumentado en la prueba no invasiva, fue direccionado para cateterismo de rutina y posteriormente para revascularización si es factible. El otro grupo fue el tratamiento conservador. En ese grupo los pacientes optimizaban el tratamiento clínico y solamente era solicitado cateterismo si esta estrategia no presentaba resultados satisfactorios. Ejemplo: Paciente empeoraba de la angina a pesar del tratamiento medicamentoso o presentaba un evento agudo.
– Eduardo, y ¿si el paciente tuviese una lesión de tronco? ¿De la misma manera quedaba tranquilamente en el grupo conservador? ¿Eso no es antiético?
La mayoría de los pacientes del estudio ISCHEMIA eran sometidos a uma angiotomografía de coronarias antes de ser aleatorizados. Eso servía principalmente para excluir lesiones de tronco superiores a 50% y para confirmar presencia de coronariopatía obstructiva. ¿Cómo así? Si hubiese lesión en tronco de coronaria izquierda el paciente ya era excluido del estudio y encaminado para revascularización sin mucha discusión. En este escenario la ventaja de la revascularización ya estaría bien establecida. Ya en los pacientes que en la Angiotomografía de coronarias no mostrase lesión obstructiva superior al 50%, no tendría sentido aleatorizar para el estudio una vez que no son candidatos para revascularización.
Entonces ¿en todos los pacientes era realizado una angiotomografía antes?
No. Si el aclaramiento de creatinina era inferior a 60mL/min, por ejemplo, el examen no era obligatorio una vez que el volumen de contraste inyectado en esos casos generalmente es muy superior al del cateterismo y podrían llevar a una nefropatía por contraste. Además, algunos pacientes ya tenían cateterismo previo mostrando coronariopatía y por eso no necesitaban realizar una angiotomografía.
Entonces la pregunta principal del ISCHEMIA fue:
En pacientes con coronariopatía obstructiva crónica y con pruebas no invasivas de riesgo moderado o alto, ¿una estrategia de cateterismo de rutina seguido de revascularización reduce resultados cardiovasculares cuando comparado con la conducta conservadora con tratamiento clínico optimizado?
Criterios de inclusión del ISCHEMIA:
- EAC crónica con pruebas no invasivas de imagen con isquemia moderada o importante o test ergométrico con resultados de alto riesgo.
– ¿Es verdad que ellos incluyeron pacientes sometidos únicamente a test ergométrico? Nosotros sabemos que esta prueba tiene muchos falsos positivos. Sin futuro, ¿no?
La verdad, no. Fueron incluidos pacientes que habían sido sometidos a ergométrico sólo para facilitar la inclusión de pacientes. Debemos analizar: en esos casos el paciente debía tener: historia de angina típica e un ECG interpretable, infra de por lo menos 1,5 mm en dos derivaciones contiguas ocurriendo con baja carga (<7 METs) y la AngioTC tenía que mostrar lesión de al menos 70% en el tercio proximal o medio en una de las 3 arterias. O sea, no había riesgo de falso positivo ya que la AngioTC en estos casos debía tener lesión aún más relevante que en otros pacientes. Entonces no venga a desestimar el grupo de test ergométrico.
Principales criterios de exclusión del ISCHEMIA:
- FE inferior a 35%
- Lesión de tronco de coronaria izquierda superior a 50%
- Ausencia de lesiones superiores a 50% en coronarias
- Angina inaceptable a pesar de optimización del tratamiento clínico.
- Historia de mala adherencia a los medicamentos
- Síndrome coronario agudo en los últimos 2 meses
- Angioplastia en los últimos 12 meses
- ClCr <30 mL/min
- Valvulopatía importante
Resultado primario del ISCHEMIA: resultado compuesto de muerte cardiovascular + IAM + hospitalización por angina inestable + internación por IC + parada cardíaca resucitada. Aquí hay una controversia ya que el resultado primario fue alterado durante el desarrollo del estudio. Este editorial comenta muy bien este punto. Basado en este resultado compuesto, fue calculada la muestra del estudio para generar un poder de 80% en mostrar que la estrategia de revascularización reduciría en por lo menos18,5% la incidencia de eventos.
¿Cuáles eran las características basales de los pacientes? Eso fue mostrado en el paper publicado en la revista JAMA Cardiology al inicio de 2019 que mostró los datos basales de los 5179 pacientes aleatorizados.
- Edad media de 64 años. Hipertensión estaba presente en 73,4% de los pacientes y diabetes en 41%. Cerca de 19% ya habían tenido IAM previo.
- 75% de los pacientes fueron sometidos a exámenes de imagen siendo la Cintilografía miocárdica la más usada (49,6% del total), seguida de Eco estrés (20,9%) y de Resonancia (5%). Test ergométrico fue realizado en 24,5% de los pacientes.
- De los pacientes que realizaron exámenes de imagen, 85,8% presentaban resultados de moderado o alto riesgo cuando fueron valorados por el laboratorio central de imagen.
– ¿Cómo así Eduardo? ¿El criterio de inclusión no era justamente presentar isquemia de moderada o alta intensidad en las pruebas no invasivas? ¿Cómo puede entonces tener 14% de pacientes con isquemia discreta o mismo sin isquemia?
Converse sobre eso con el Dr. Renato Lopes que está involucrado en el estudio. El punto es que la aleatorización era realizada en los centros ligados a la investigación. Lo que podría suceder es que un paciente visto en un centro X fue clasificado como presentando isquemia moderada por la cintilografía en este servicio y aleatorizado para el estudio. Tranquilo. Pero después que las imágenes eran enviadas para el Core Laboratory del ISCHEMIA los especialistas del centro revisaban las imágenes y decían: Aquí la isquemia es de baja intensidad. De todas formas, el paciente ya estaba participando en el estudio. Pero la mayoría de los pacientes presentaban hallazgos de riesgo más elevado.
De los pacientes que realizaron AngioTC antes de ser aleatorizados para el estudio, 7,5% presentaban lesión de tronco de coronaria izquierda y 21% no presentaban EAC obstructiva, por lo tanto fueron excluidos del estudio. Punto interesante. Estamos hablando de pacientes con pruebas no invasivas muy alteradas y que 1 de cada 5 no presentaban EAC obstructiva en la AngioTC. Eso muestra como aún tenemos que avanzar mucho en el entendimiento de la enfermedad coronaria microvascular. En medio de todo ello también tenemos exámenes falsos positivos.
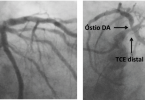
- De los pacientes aleatorizados que realizaron AngioTC, 45,1% presentaban EAC triarterial, 31,4% lesiones en 2 arterias y la minoría (23,3%) apenas uniarteriales. 88,8% de los pacientes presentaban lesión en DA y más de la mitad (54,5%) presentaban lesión en DA proximal.
- La presión sistólica media fue de 130 mmHg y el LDL basal de 83 mg/dL. Eso fue antes de comenzar el estudio. La meta de LDL en el estudio era < 70 mg/dL y la de la presión era inicialmente < 140 mmHg siendo en 2018 cambiado para <130 mmHg basado en las guías americanas de HAS publicadas al final.
- Pero y ¿qué con eso? ¿Cuáles fueron los resultados? Vamos a ellos, recordando que lo que está abajo es lo que fue presentado en el congreso de la AHA. El artículo mismo aún no fue publicado.
- No hubo diferencia en relación al resultado primario. Eso mismo. En esta publicación con alta carga isquémica, enviar al paciente de cara para cateterismo y posteriormente para revascularización no reduce eventos en relación a dejar al paciente en tratamiento clínico y solo enviar para cateterismo si presenta síntomas refractarios o eventos agudos.
- En el tema de infarto, hubo un aumento de infartos peri-procedimientos en el grupo invasivo pero una tendencia a la reducción de infartos espontáneos.
- Fue presentado también un sub-análisis de calidad de vida del estudio que mostró que el grupo que fue enviado para cateterismo de rutina presentaba un mejor control de angina.
- Finalmente, fue presentado el ISCHEMIA-CKD que englobó apenas pacientes con ClCr <30 mL/min. Este subgrupo presentó resultados similares al del trabajo principal, no presentado diferencia de resultados primarios con la estrategia de cateterismo de rutina.
OPINIONES:
- ¿El estudio tiene potencial de cambiar las guías? En mi opinión, sí. Mire este flujograma nuestro basado en la directriz de 2014 de EAC crónica de la SBC.
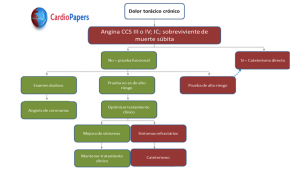
- Por él, si el paciente tiene exámenes no invasivos de alto riesgo, debe ir para cateterismo y punto. Ahora tenemos evidencia de que el asunto es más complejo.
– Eduardo, pero yo prefiero continuar enviando al paciente para cateterismo. ¿Voy a causar algún mal haciendo eso?
- El estudio fue negativo. Eso quiere decir que las estrategias son similares. Pero si fuera explicado al paciente que ir para cateterismo ahora no tendrá ningún beneficio (con excepción de un posible mejor control de los síntomas), creo que la mayoría de paciente preferirá seguir la estrategia conservadora. Siempre la decisión será de común acuerdo entre médico y paciente. Pero es crucial que el médico pase los datos de forma correcta para el paciente y no llegue simplemente diciendo: Doña María, la señora tendrá que hacer un cateterismo de cualquier forma por casusa del resultado de esta cintilografía.
- Ah, pero ¿puede suceder que el paciente diga que no quiere quedarse con toda esa isquemia, que leyó en internet que eso puede ser peligroso, que no quiere quedarse con angina mismo siendo mínima y que así prefiere ir para cateterismo lo antes posible y ya resolver todo? Puede. En ese momento la decisión es compartida. Pero el paciente va para estrategia invasiva sabiendo de los riesgos que eso acarrea, que aquello no va a curar la enfermedad ni reducirá los riesgos de eventos mayores.
- Recordar que hay escenarios en que el ISCHEMIA no fue valorado y no debe ser replicado: pacientes con FE < 35%, angina refractaria a las medicaciones, pacientes agudos. Estos deben ser encaminados, cuando fuese indicado, para cateterismo de acuerdo con las guías actuales.
- Recordar también de la duda de la AngioTC. Esta fue realizada en la mayoría de los pacientes del ISCHEMIA como comentado y fue importante para descartar tanto lesión de tronco cuanto ausencia de EAC obstructiva en un grupo grande de pacientes.
- Vamos a esperar ahora la publicación del artículo original para ver mayores detalles.