Esta publicação também está disponível em:
 Português
Português  Español
Español
El patrón de repolarización precoz (RP) se observa a menudo en la población general, con una prevalencia estimada entre el 5 y 10%, pero su prevalencia varía ampliamente entre estudios, lo que refleja las variaciones observadas en la población estudiada y en los criterios utilizados para el diagnóstico. La repolarización precoz es más común en hombres jóvenes con corazón estructuralmente normal, de raza negra y delgados.
Históricamente, la repolarización precoz se consideraba una variante de electrocardiograma (ECG) benigna, pero los estudios realizados durante la última década han demostrado que se asocia con una mayor incidencia de paro cardíaco de etiología arrítmica y repentino. Uno de estos primeros estudios fue publicado por Haïssaguerre et al en 2008, demostrando una asociación entre RP y un mayor riesgo de fibrilación ventricular (FV) idiopática.
La RP se caracteriza por una elevación rápida del segmento ST, con una pequeña concavidad superior, generalmente asociada con ondas T grandes y asimétricas. El final del complejo QRS presenta una muesca típica (onda J) o “pinzamiento”. La muesca, llamada onda J, se parece a las ondas J que se ven en la hipotermia (también conocidas como ondas de Osborn).
Un consenso de 2015 definió el ECG de repolarización precoz por la presencia de los siguientes tres criterios:
- Muesca o retraso (empastamiento) en la rama descendente de la onda R. Tanto la muesca como el comienzo de la unión al final de la onda deben ubicarse por encima de la línea de base.
- El pico de la muesca al final del QRS (onda J), o el inicio del retraso al final del QRS, debe ser ≥ 0,1 mV en dos o más derivaciones relacionadas, excepto V1 a V3.
- La duración del QRS debe ser <120 ms.
Se han excluido las derivaciones V1 a V3 para evitar confusiones con el patrón de Brugada.
Varios estudios han sugerido que los patrones de repolarización precoz con una onda J distinta de gran amplitud ≥0,2 mV seguida de un segmento ST horizontal o descendente en las derivaciones inferiores y / o laterales se consideran más malignos que otros patrones de PR.
El síndrome de RP se define en pacientes que informan muerte súbita recuperada, FV documentada o taquicardia ventricular polimórfica, o con un patrón familiar (mutación genética), o ambos, en el contexto de un patrón de RP en el ECG. Dado que tiene un potencial maligno, es importante reconocer y manejar adecuadamente el síndrome de RP en pacientes con patrón de RP en el ECG y episodios de taquicardia ventricular polimórfica idiopática o fibrilación ventricular, y el implante de cardiodesfibrilador (CDI) está indicado para la prevención de muerte súbita.
En cuanto al mecanismo electrofisiológico, la hipótesis aceptada, aunque controvertida, es que la ocurrencia de gradientes eléctricos transmurales durante la fase 1 de los potenciales de acción (PA) epicárdico y endocárdico, que se crea por una corriente transitoria de potasio hacia el exterior de la célula (denominada Ito ) es responsable de los cambios observados en el RP, como los cambios observados al final del QRS. La dispersión de la repolarización aumentaría la susceptibilidad a la reentrada de fase 2 y la aparición de arritmias.
El patrón de repolarización precoz consiste en la presencia de alteración en el ECG, es decir, elevación del punto J ≥ 0,1 mV en dos derivaciones relacionadas, inferior o lateral, con una muesca (onda J) o atasco en el extremo del QRS.
Por tanto, el patrón de RP se refiere a los hallazgos de RP presentes en el ECG en ausencia de manifestaciones arrítmicas. En el síndrome de RP, el patrón electrocardiográfico se asocia con los eventos antes mencionados, como la FV idiopática.
La elevación aislada del segmento ST, en ausencia de muesca o retraso en la rama descendente de la onda R, no debe describirse como repolarización precoz. Estos patrones pueden considerarse como una variante de la normalidad.
El patrón de RP se observa con frecuencia en la población general, con una prevalencia probablemente cercana al 5 -10%. En la mayoría de los casos, la repolarización precoz que se encuentra en el ECG es una condición benigna. Un paciente con RP generalmente tiene un buen pronóstico, ya que es un patrón frecuente, mientras que la muerte súbita por fibrilación ventricular es muy rara. La elevación del ST observada en RP o como patrón variante de normalidad puede ser causa de confusión con infarto agudo de miocardio en las unidades de urgencias.
Se demostró un curso benigno de repolarización precoz en un estudio de seguimiento de 23 años, sin aumento de la mortalidad después del análisis multivariado y con regresión frecuente del patrón a lo largo del tiempo.
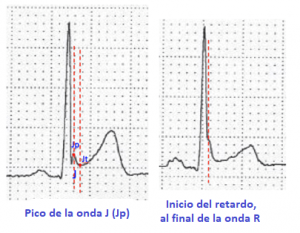
Figura 1. Onda J y retraso al final de la onda R. La referencia para la repolarización temprana es el pico de la onda J (Jp), o el inicio del retraso al final del QRS, que debe ser ≥ 0,1 mV en dos o más derivaciones, excepto V1 a V3. La amplitud del segmento ST debe medirse al final de la incidencia de la onda J o de la onda R.
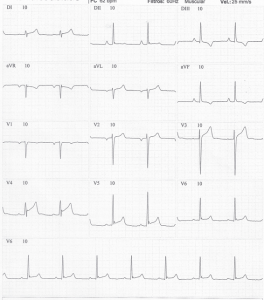
Fig. 2. Patrón de repolarización precoz, en V4 a V6. Obsérvese la onda J. Varón, 27 años, asintomático.
La quinidina se ha utilizado en informes de casos para suprimir las arritmias en algunos casos de pacientes con síndrome de repolarización precoz. Por ejemplo, un reporte reciente de síndrome maligno de repolarización precoz en un niño de 11 años con elevación difusa del ST, con episodios recurrentes de TV polimórfica y FV, al que se le implantó un desfibrilador unicameral, mostró una excelente respuesta a la quinidina con mejoría significativa en la elevación del segmento ST y ausencia de ondas J después de iniciar esta medicación y ausencia de recurrencia de arritmias. La quinidina reduce la corriente Ito de potasio, disminuye la amplitud de la onda J y del segmento ST y mejora aparente en los eventos arrítmicos. Este fármaco también se ha utilizado en el síndrome de Brugada para prevenir arritmias malignas, por ejemplo, en pacientes que se niegan a implantar un CDI (cuando está indicado) y para reducir la necesidad de terapias (descargas) en pacientes con CDI.
Referencias:
- Haïssaguerre M, Derval N, Sacher F, et al. Sudden cardiac arrest associated with early repolarization. N Engl J Med. 2008; 358(19):2016-23).
- Macfarlane M, Antzelevitch C, Haïssaguerre M, et al. The early repolarization pattern: a consensus paper. J Am Coll Cardiol 2015; 66 (4):470-7.
- Cheang S, LeLorier P, Gajewski K. Diffuse ST-Segment Elevation With Idiopathic Malignant Ventricular Arrhythmia. Circulation 2021; 144 (5), 399-402.
- Ilkhanoff L, Soliman EZ, Prineas RJ, et al. Clinical characteristics and outcomes associated With the natural history of early repolarization in a young, biracial cohort followed to middle age: The Coronary Artery Risk Development in Young Adults (CARDIA) Study. Circ Arrhythm Electrophysiol. 2014;7(3):392-9.