Esta publicação também está disponível em:


Paciente de 19 anos, sexo masculino, é levado em consulta por história de síncope em repouso.
Não possui comorbidades conhecidas e nega o uso de substâncias ilícitas.
Nega antecedentes relevantes na família.
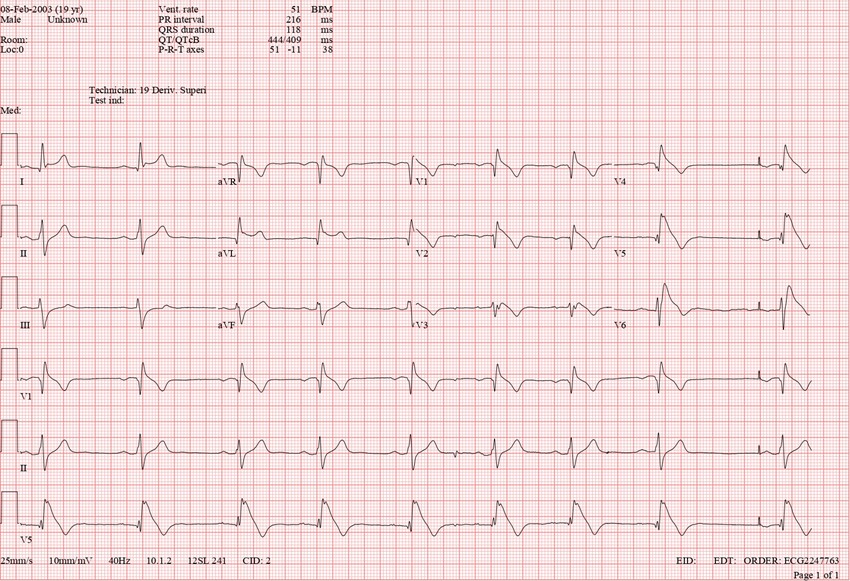
É realizado o seguinte ECG:
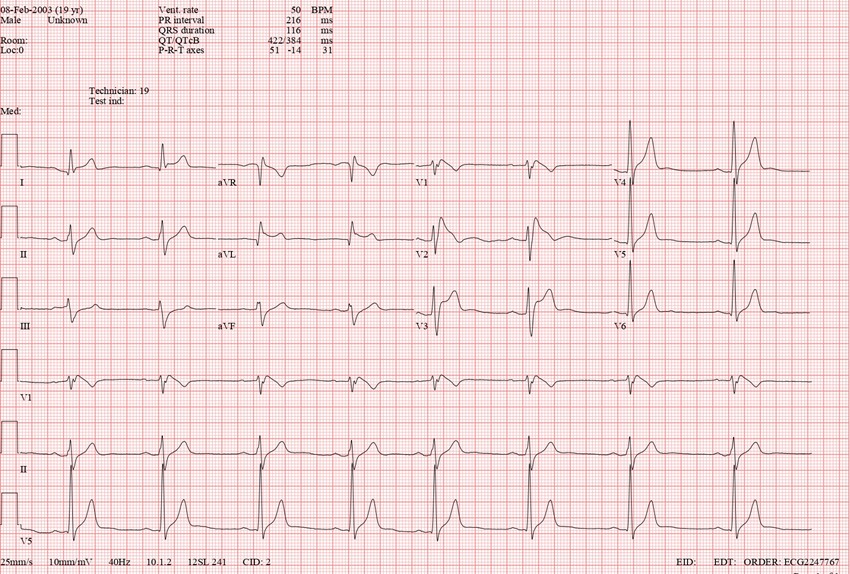

Qual o provável diagnóstico?
A) Bloqueio de ramo direito
B) Repolarização precoce
C) Síndrome de Brugada
D) Isquemia miocárdica
E) ECG sem alterações
Vamos lá! Nota-se um padrão que sugere bloqueio de ramo direito e uma alteração na repolarização ventricular que está bem evidente em V2 – há um supradesnivelamento do segmento ST com um padrão muito característico (muitos chamam de “corcova de golfinho”) e que já fecha o diagnóstico para o padrão de Brugada!
A síndrome de Brugada é uma canalopatia causada por uma mutação no gene do canal de sódio e tem como característica ser autossômica dominante, com penetrância incompleta e expressividade variável.
As características eletrocardiográficas envolvem dois padrões:
- O padrão tipo 1 consiste em supradesnivelamento de ST em pelo menos uma derivação precordial direita (V1-V2), em posição padrão de eletrodos (quarto espaço intercostal) ou em derivações superiores (segundo ou terceiro espaço intercostal), seguido de onda T negativa → principal característica da síndrome e essencial para o diagnóstico, prognóstico e estratificação de risco.
- O padrão tipo 2 ou “em sela” (onda r’ seguida por um segmento ST elevado e convexo), embora altamente suspeito, não é diagnóstico e requer investigação suplementar.
Vale ressaltar que essas alterações são dinâmicas e intermitentes e como nem sempre estão presentes no momento da realização do ECG, pode-se fazer uso de medicações bloqueadoras de canais de Na+ para desmascarar o padrão (flecainida, ajmalina ou procainamida).
Além disso, diante da suspeita de padrão de Brugada, pode-se realizar o eletrocardiograma com as derivações precordiais direitas (V1-V2) em posição superior (no terceiro e quarto espaços intercostais), uma vez que isso pode aumentar a sensibilidade do ECG para detectar o padrão eletrocardiográfico.
Realizamos o ECG do nosso paciente com derivações superiores:

Note que é ainda mais evidente o padrão de Brugada tipo 1!
Sabe-se que algumas drogas ou situações podem fazer fenocópias do padrão de Brugada (febre, uso de medicações, isquemia miocárdica, distúrbios hidroeletrolíticos) e por isso é necessário descartar essas situações antes de se fechar o diagnóstico.
O diagnóstico de síndrome de Brugada só é confirmado em pacientes com padrão tipo 1 se associados a sintomas arrítmicos (fibrilação ventricular ou TV polimórfica documentada; indutibilidade de TV com estimulação elétrica programada; síncope; respiração agônica noturna) ou histórico familiar positivo (morte súbita cardíaca <45 anos; ECGs com padrão típico em membros da família). Caso contrário, o indivíduo é considerado apenas portador do padrão eletrocardiográfico de Brugada.
Atualmente, é um desafio definir a prevalência da doença, principalmente porque não se sabe o número real de pessoas assintomáticas devido à alta variabilidade e flutuações do padrão típico do ECG. A incidência aparentemente é baixa (<1%), mas a condição é responsável por >10% de todas as mortes súbitas e até 20% das mortes súbitas em corações estruturalmente normais. A prevalência é 8 a 10 vezes maior em homens do que em mulheres.
Os sintomas mais típicos são síncope ou parada cardíaca ressuscitada na terceira ou quarta década de vida devido a TV polimórfica ou FV. Os sintomas geralmente ocorrem à noite ou em repouso durante o dia e raramente se manifestam durante o exercício físico.
O manejo desses pacientes é um grande desafio. As opções terapêuticas são limitadas, sendo essencialmente o implante de CDI e a administração de quinidina. O CDI deve ser indicado em todos os pacientes sintomáticos e naqueles assintomáticos pode-se realizar um estudo eletrofisiológico pode ser para avaliar a necessidade de um dispositivo.
Atualmente, têm surgido estudos que demonstram a presença de um substrato arrítmico epicárdico potencialmente reversível e bem definido nesses pacientes e a ablação por radiofrequência dessa região pode se tornar uma opção terapêutica efetiva no futuro.
REFERÊNCIA:
1- Facin, Mirella. Padrão Eletrocardiográfico de Brugada – Dificuldades no Reconhecimento de uma Condição Potencialmente Letal. Arquivos Brasileiros de Cardiologia [online]. 2021
2- Pappone C, Santinelli V. Brugada Syndrome: Progress in Diagnosis and Management. Arrhythm Electrophysiol Rev. 2019 Mar;8(1):13-18. doi: 10.15420/aer.2018.73.2. PMID: 30918662; PMCID: PMC6434501.
3- Antzelevitch C, Yan GX, Ackerman MJ, Borggrefe M, Corrado D, Guo J, Gussak I, Hasdemir C, Horie M, Huikuri H, Ma C, Morita H, Nam GB, Sacher F, Shimizu W, Viskin S, Wilde AA. J-Wave syndromes expert consensus conference report: Emerging concepts and gaps in knowledge. Heart Rhythm. 2016 Oct;13(10):e295-324. doi: 10.1016/j.hrthm.2016.05.024. Epub 2016 Jul 13. PMID: 27423412; PMCID: PMC5035208.