Esta publicação também está disponível em:


A Miocardiopatia Hipertrófica (MCH) é uma doença genética predominantemente autossômica dominante associada a aumento da morbidade e mortalidade. Caracteriza-se pelo aumento da massa cardíaca, decorrente da hipertrofia dos cardiomiócitos e fibrose. No entanto, 5% a 10% dos casos adultos de MCH são causados por doenças ainda mais raras, defeitos genéticos não relacionados ao sarcômero, incluindo doenças neuromusculares e metabólicas hereditárias como a síndrome PRKAG2.
Você já ouviu falar?
Trata-se de uma doença hereditária autossômica dominante rara, causada por variantes genéticas no gene PRKAG2 que codifica o monofosfato de adenosina – subunidade reguladora de proteína quinase gama 2 ativada, resultam em acúmulo de glicogênio dentro dos cardiomiócitos com consequente hipertrofia cardíaca, pré‑excitação ventricular e anormalidades do sistema de condução, com risco aumentado de morte súbita cardíaca (MSC).
Há hipertrofia difusa com áreas fibróticas e vacuolização citoplasmática por aumento do armazenamento de glicogênio e da captação celular de glicose, porém mantém o arranjo citoarquitetural (diferente da hipertrofia sarcomérica da miocardiopatia hipertrófica).
A apresentação clínica é de hipertrofia ventricular (com caráter progressivo e acompanhada de disfunção sistólica e diastólica) e taquiarritmias que podem levar a morte súbita, doença do tecido de condução, hipertrofia miocárdica severa, miopatia esquelética e arritmias, frequentemente relacionadas com síndrome de Wolff-Parkinson-White (WPW). Ocasionalmente, pode ocorrer disfunção sistólica do VE e bloqueio AV de alto grau que necessita de implante de marcapasso.
O aspecto eletrocardiográfico é de intervalo PR curto em 70% dos casos, bloqueio de ramo direito, bloqueios AVs ou sino-atriais. Alta voltagem nos complexos QRS com anormalidades de repolarização ventricular é observada mesmo na ausência de HVE ao ecocardiograma.
Por causa do impacto eletrofisiológico complexo da doença, uma incidência de morte súbita cardíaca (<40 anos) de 20% foi sugerida. A verdadeira prevalência dessa síndrome é desconhecida, e os dados sobre as características clínicas e resultados de pacientes são escassos, pois apenas um pequeno número de pacientes foram relatados até o momento.
O prognóstico das fenocópias da MCH associadas a defeitos no metabolismo do glicogênio são geralmente piores do que a doença causada por variantes patogênicas e provavelmente patogênicas de proteínas sarcoméricas. Pacientes com variantes genéticas no gene PRKAG2, doença autossômica dominante, e sem diferenças em fenótipo foram observados relacionados ao sexo, são sobrecarregados com uma alta incidência de insuficiência cardíaca e morte súbita.
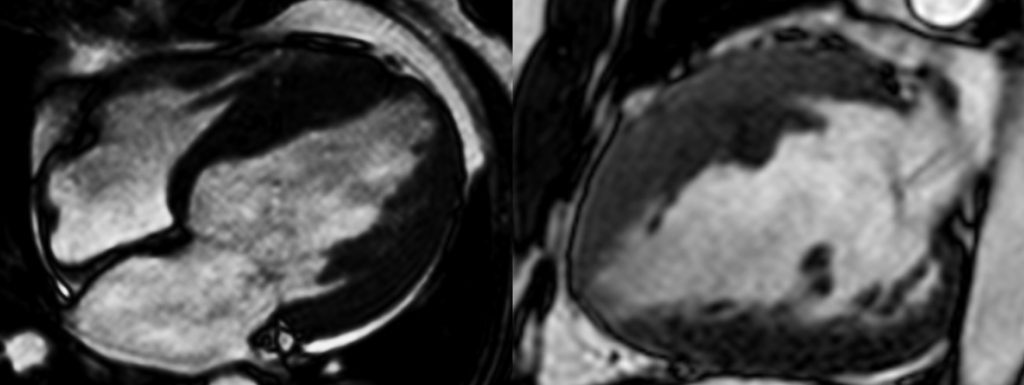

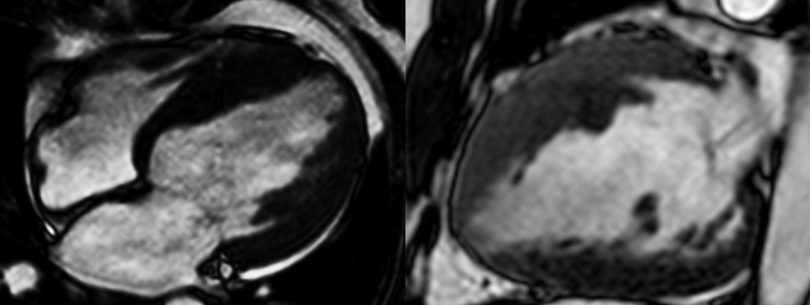
Ressonância Cardíaca:SIV 28mm / FEVD 50% / FEVE 35 % / Realce tardio multifocal 21g (12%). Miocardiopatia Hipertrófica não obstrutiva. (imagens cedidas pelo autor)
Como faz o diagnóstico?
A hipótese diagnóstica deve surgir quando paciente possui miocardiopatia hipertrófica com história de arritmias supraventriculares, pré-excitação ventricular, distúrbios de condução avançados ou relato de múltiplas ablações.
A partir de então, é necessário teste genético em busca da variante no gene PRKAG2. Outro método eficaz é a biópsia cardíaca, método mais invasivo.
E sobre o tratamento?
Por tratar-se de doença rara e sem terapêutica específica, sugere-se:
1) Aliviar sintomas
-Tratar comorbidades: HAS, DM, IC (em busca de remodelamento reverso)
-Cessar etilismo, tabagismo e uso de drogas
2) Anticoagulação plena (?)
-Há descrição de maior risco de eventos tromboembólicos, principalmente em FEVE <35%.
3) Controle de arritmias e Prevenção de Morte Súbita
-Implante de MP precoce (?)
-Implante CDI (orientação: TV espontânea sustentada com hipertrofia ventricular obstrutiva, síncope ou comprometimento hemodinâmico e expectativa de vida >1 ano)
-Ablação por radiofrequência: considerar se FA + WPW. WPW assintomático parece não haver benefício.
-Contraindicar atividade física competitiva ( relação entre taquicardia supraventricular X MSC)
4) Casos avançados:
-Transplante Cardíaco
Referências:
Lopez-Sainz A, et al; European Genetic Cardiomyopathies Initiative Investigators. Clinical Features and Natural History of PRKAG2 Variant Cardiac Glycogenosis. J Am Coll Cardiol. 2020 Jul 14;76(2):186-197. doi: 10.1016/j.jacc.2020.05.029. PMID: 32646569.
Srivastava, S., Yavari, M., Al-abcha, A. et al. Ventricular non-compaction review. Heart Fail Rev 27, 1063–1076 (2022). https://doi.org/10.1007/s10741-021-10128-3
Rohde LEP, et al. Diretriz Brasileira de Insuficiência Cardíaca Crônica e Aguda. Arq Bras Cardiol. 2018 Sep;111(3):436-539. Portuguese. doi: 10.5935/abc.20180190. Erratum in: Arq Bras Cardiol. 2019 Jan;112(1):116. PMID: 30379264.